Это время пандемии заставило нас внести множество корректировок. Поскольку официальные рекомендации не разработаны, иногда бывает сложно точно знать, какие именно изменения являются правильными.

Независимо от того, затронута ли уже ваша страна COVID-19 или еще готовится к трудным временам, мы все должны более внимательно посмотреть на наш маршрут пациента при инсульте и рассмотреть все новые переменные, с которыми мы сталкиваемся.
Как и в случае с оптимизацией маршрута пациента при инсульте в «нормальное» время, здесь нет идеального решения проблемы. Помимо прочего, он должен быть адаптирован к вашей локальной ситуации и ресурсам. Но, в отличие от оптимизации маршрута пациента при инсульте, каких-либо официальных руководящих принципов не существует, и у нас нет времени ждать их разработки. Мы сами должны разработать их, и лучший способ сделать это — учиться друг у друга.
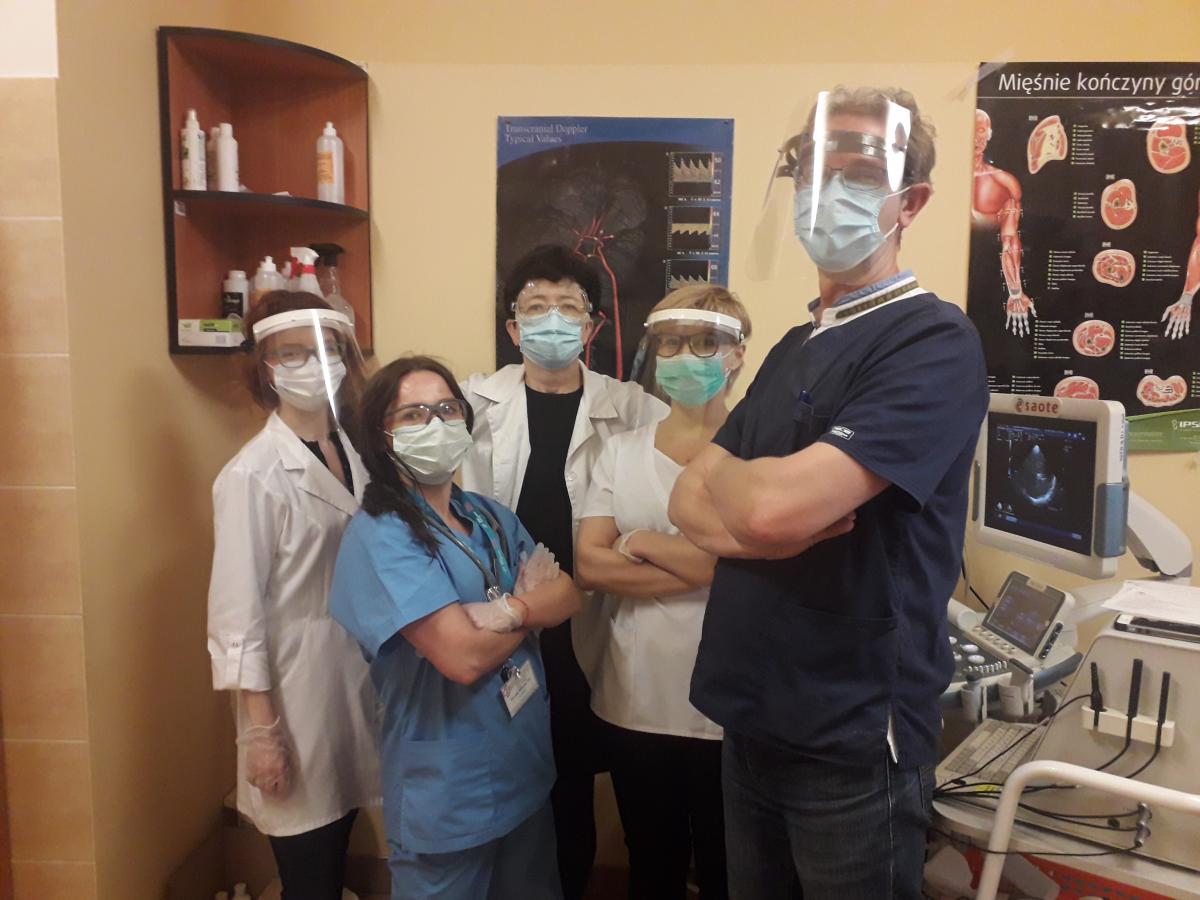
Недавно мы встретились сДоктором Пиотром Лучовским, доктором наук иДжоанной Войцзал, доктором наук, которая была достаточно добра, чтобы рассказать об изменениях в пути инсульт в Независимой клинической больнице No 4 в Люблине, Польша, в это время пандемии. На момент написания этой статьи Польша занимала 35-е место по количеству общего числа случаев COVID-19 в мире, около 22 000 зарегистрированных случаев1.
КАК В УНИВЕРСИТЕТСКОЙ БОЛЬНИЦЕ В Г. ЛЮБЛИНЕ ПРОИСХОДИТ ГОСПИТАЛИЗАЦИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА ИНСУЛЬТ И ОДНОВРЕМЕННЫМ ПОДОЗРЕНИЕМ ИЛИ ДИАГНОЗОМ ИНФЕКЦИИ, ВЫЗВАННОЙ SARS-COV-2?
Пациент поступает непосредственно из кареты скорой помощи в палату отделения неотложной помощи (ОНП), предназначенную для пациентов с предполагаемой или подтвержденной инфекцией COVID-19 (красная зона). Пациенты с неясным анамнезом COVID-19 из-за проблем с речью или находящиеся без сознания также поступают в красную зону ОНП. Невролог отделения неотложной помощи затем обследует их, назначает необходимые диагностические тесты и консультации, а также делает тест-мазок из носоглотки на COVID-19. Затем невролог ОНП с сотрудником ОНП транспортирует пациента в кабинет КТ-сканирования, который также находится в красной зоне. КТ-сканирование головы и легких без контрастного вещества проводится каждому пациенту с подозрением на инсульт и одновременно с подозреваемой инфекцией, вызванной SARS-CoV-2. Обследование проводится рентгенологом и рентгенотехником. Контрастное вещество для КТ-ангиографии в красной зоне вводится обученным сотрудником ОНП. Решение о лечении принимается инсультологом после консультации по телефону / личной консультации с радиологом.
КАКИЕ СРЕДСТВА ИНДИВИДУАЛЬНОЙ ЗАЩИТЫ (СИЗ) ИСПОЛЬЗУЮТСЯ?
Перед первым контактом с пациентом, и невролог, и инсультолог ОНП используют: одноразовую одежду с длинными рукавами (одноразовый хирургический халат), одноразовые перчатки с удлиненной манжетой (как минимум, две пары — внутренние и внешние), защитные очки или защитные экраны, протекторы для шеи, шапочку и лицевую маску с фильтром класса защиты FFP2 или FFP3, которые хорошо прилегают, минимум — хирургическую маску. Запрещается использовать бумажные и нетканые маски.
В ЧЕМ ЗАКЛЮЧАЕТСЯ ПРОЦЕДУРА, КОГДА ПАЦИЕНТ НЕ ПОДХОДИТ ДЛЯ РЕПЕРФУЗИОННОЙ ТЕРАПИИ?
Пациента транспортируют из кабинета КТ-сканирования в блок наблюдения и изоляции ОНП. Настоятельно рекомендуется повторить тест (через 24 часа после первого) в отношении инфекции, вызванной SARS-CoV-2, в блоке наблюдения и изоляции ОНП (так называемый «подтверждающий тест»).
Если результат подтверждающего теста отрицательный, пациента направляют в инсультное отделение неврологической клиники для дальнейшего лечения инсульта. Если результат анализа подтвердит наличие инфекции, и состояние пациента позволяет транспортировать его в инфекционную больницу, такого пациента следует перевести после предварительного согласования по телефону. Если состояние пациента не позволяет его транспортировать, пациент переводится в отделение реанимации и интенсивной терапии в красной зоне или остается пациентом блока наблюдения и изоляции.
Невролог обязан ежедневно консультировать пациента. Консультирующий невролог использует СИЗ, предоставленные отделением, в которое госпитализирован пациент, прежде чем контактировать с пациентом.
КАК ВЫГЛЯДИТ МАРШРУТ ПАЦИЕНТА, ЕСЛИ ПАЦИЕНТ СООТВЕТСТВУЕТ КРИТЕРИЯМ ДЛЯ ПРОВЕДЕНИЯ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ?
Инсультолог начинает лечение уже в кабинете КТ-сканирования в красной зоне (если это возможно). Аптечка для инсультных пациентов, в которой находится необходимый лекарственный препарат и инфузионный насос для его введения, находится в процедурной комнате красной зоны ОНП. Далее инфузию вводят в блоке наблюдения и изоляции ОНП. Инсультолог присутствует во время введения лекарственного препарата для мониторинга клинического состояния пациента.
Настоятельно рекомендуется повторить тест в отношении инфекции, вызванной SARS-CoV-2, в блоке наблюдения и изоляции ОНП (подтверждающий тест). В случае подтверждения наличия инфекции, вызванной SARS-CoV-2, пациента можно будет перевести в инфекционную больницу не раньше, чем после выполнения КТ-сканирования головы (выполняется через 22–48 часов после тромболитической терапии).
КАКОВ МАРШРУТ ПАЦИЕНТА, ЕСЛИ ПАЦИЕНТ СООТВЕТСТВУЕТ КРИТЕРИЯМ ДЛЯ ПРОВЕДЕНИЯ МЕХАНИЧЕСКОЙ ТРОМБЭКТОМИИ?
После выполнения КТ-сканирования пациента транспортируют в операционный блок в красной зоне отделения интервенционной радиологии и нейрорадиологии, в котором проводится процедура. Этот операционный блок отделен от структуры больницы специально для выполнения процедур у пациентов с подозрением на инфекцию или с инфекцией, вызванной SARS-CoV-2; он оборудован сменными замками, и пациента могут также транспортировать с улицы, обходя коридоры больницы. Все участники процедуры (анестезиолог, медсестра-анестезиолог, интервенционный рентгенолог, инсультолог, интервенционные медсестры, специалист-рентгенолог) обязаны использовать СИЗ. Анестезиолог, медсестра-анестезиолог и рентгенологическая бригада должны дополнительно использовать маски с фильтром класса защиты FFP2/FFP3.
После процедуры пациента транспортируют в блок наблюдения и изоляции ОНП или в отделение реанимации и интенсивной терапии в красной зоне. Рекомендуется провести второй тест на SARS-CoV-2 через 24 часа после первого. Если результаты теста на SARS-CoV-2 отрицательные, пациента переводят в инсультное отделение неврологической клиники.
В случае, если результаты анализа подтверждают инфекцию, вызванную SARS-CoV-2, и состояние здоровья пациента позволяет транспортировать его в инфекционную больницу, мы переводим пациента после предварительного контакта и согласования по телефону. Пациента можно перевести не раньше, чем после выполнения КТ-сканирования головы (через 10–48 часов после эндоваскулярного лечения).
КАКОВА ПРОЦЕДУРА ДЛЯ ПАЦИЕНТА, КОТОРЫЙ СООТВЕТСТВУЕТ КРИТЕРИЯМ ДЛЯ ПРОВЕДЕНИЯ ТРОМБОЛИЗИСА И ЕМУ ТАКЖЕ ВЫПОЛНЯЛИ МЕХАНИЧЕСКУЮ ТРОМБЭКТОМИЮ?
Инсультологи начинают лечение уже в кабинете КТ-сканирования (если это возможно). Аптечка для инсультных пациентов, в которой находится инфузионный насос, находится в процедурной комнате красной зоны ОНП. Далее инфузию вводят в операционном блоке в красной зоне отделения интервенционной радиологии и нейрорадиологи, куда пациента транспортируют непосредственно из кабинета КТ-сканирования.
ЕСТЬ ЛИ КАКИЕ-ЛИБО ИЗМЕНЕНИЯ В ОРГАНИЗАЦИИ СИСТЕМЫ РАБОТЫ МЕДИЦИНСКОГО ПЕРСОНАЛА В ИНСУЛЬТНОМ ОТДЕЛЕНИИ ВО ВРЕМЯ ПАНДЕМИИ?
В инсультном отделении сотрудники делятся на две бригады медиков, работающие поочередно. Каждая бригада работает в среднем 2 дня на двойной смене, после чего они отдыхают в течение 2 дней. Эта система была внедрена для того, чтобы если, несмотря на систему защиты, произойдет контакт с пациентом, инфицированным вирусом SARS-CoV-2, только одна бригада (половина полной бригады) уйдет на карантин. Это позволит избежать закрытия инсультного отделения из-за нехватки персонала.
ИМЕЮТСЯ ЛИ КАКИЕ-ЛИБО ИЗМЕНЕНИЯ ПРОДОЛЖИТЕЛЬНОСТИ ГОСПИТАЛИЗАЦИИ ПАЦИЕНТА В ИНСУЛЬТНОМ ОТДЕЛЕНИИ В ТЕКУЩЕЙ СИТУАЦИИ?
В соответствии с рекомендациями Национального фонда здравоохранения, пациенты с инсультом, если их состояние позволяет, в настоящее время не находятся в больнице более 7 дней. Их выписывают после выполнения полной диагностики, обычно в течение 5–6 дней. Нам удается перевести некоторых пациентов в отделения реабилитации. Тем не менее, самая большая проблема, с которой мы сталкиваемся в настоящее время, связана с теми пациентами, которые имеют тяжелый неврологический дефицит и прикованы к постели. Центры ухода и лечения в настоящее время не хотят принимать новых пациентов, поэтому если семья не в состоянии обеспечить уход, то период госпитализации необходимо продлить.
1 https://www.worldometers.info/coronavirus/country/poland/. Получено 28 мая 2020.